Los virus no pueden reproducirse por sí mismos pero pueden entrar en nuestras células y secuestrar su maquinaria para replicarse. Esta batalla, que comenzó hace más de 3.500 millones de años con la aparición de las primeras formas de vida en la Tierra, se ha puesto de actualidad con la actual pandemia del COVID-19.
El pasado 5 de enero de 2020 la Organización Mundial de la Salud mandó una breve nota para informar sobre una nueva neumonía en China de origen desconocido y el coronavirus nominado como SARS-CoV-2 que ha resultado una pandemia de proporciones gigantescas con millones de infectados y fallecidos
El origen del mismo viene de un proceso llamado zoonosis que consiste en el paso de un virus de los animales al ser humano. Algunos animales salvajes son reservorios de virus y los murciélagos son uno de los más habituales porque han desarrollado una inmunidad que les permite sobrevivir a cargas virales leves. Probablemente el SARS-Cov2 tuvo su origen en un virus de murciélagos que pasó a nuestra especie a través de un animal intermediario, en el que probablemente surgieron los mutantes capaces de interaccionar con los receptores de las células humanas.
Este virus se contagia a través de las gotitas de saliva que pasan al aire debido a la tos, estornudos o por los aerosoles de las personas infectadas con los que las personas cercanas pueden entrar en contacto a través de su nariz, boca o ojos.
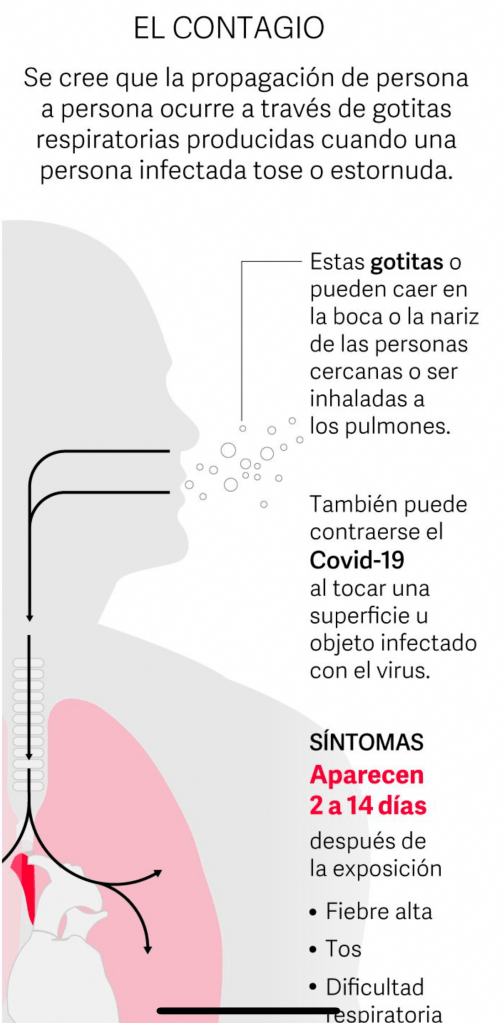
Este virus es tremendamente contagioso y el vídeo anterior muestra cómo se propaga en la cercanía humana .
Una vez dentro del cuerpo del huésped las partículas virales viajan rápidamente al fondo de los conductos nasales y las mucosas del fondo de la garganta. Allí los síntomas comienzan con dolor y tos seca pero conforme las copias del virus empiezan a multiplicarse infectan a las células vecinas y el virus desciende progresivamente por los conductos bronquiales. Al llegar a los pulmones ataca a las membranas mucosas inflamándolas y dañando los alvéolos que suministran oxígeno a la sangre produciéndose una inflamación que dificulta que el oxígeno se intercambie a través de la membrana mucosa con lo que los pulmones empiezan a llenarse de fluidos, pus y células muertas y aparece la neumonía.
Los síntomas de COVID-19 pueden ser desde moderados a graves. Según la OMS, alrededor del 15% de los casos son graves y el 5% son críticos. En los más lesivos las personas tienen tanta dificultad para respirar que necesitan que se les coloque un respirador y en los peores casos, conocidos como Síndrome de Dificultad Respiratoria Aguda, los pulmones de los afectados se llenan de tanta cantidad de fluidos que ningún apoyo respiratorio es suficiente y el paciente muere.
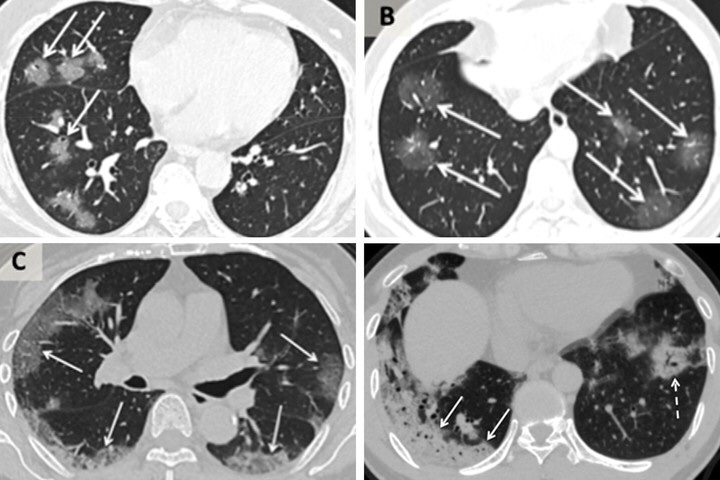
Tomografías computarizadas de pacientes chinos con coronavirus. Fuente: Clarin
Pero ¿por qué es tan letal este virus? Todo se esconde en una secuencia sospechosa de su genoma a la que se atribuye el ser la principal culpable de su insólita capacidad de contagio y virulencia, porque el virus COVID-19 es un virus ARN y esto significa que el material genético de su interior es ARN o ácido ribonucleico. Los virus ARN, como los de la gripe, el ébola o el que nos ocupa consisten básicamente en un mensaje escrito en ARN rodeado de proteínas. Se trata de una estructura simple formada por una cadena simple de material genético protegida por una envoltura esférica y de la que sobresalen varias proteínas en forma de puntas.
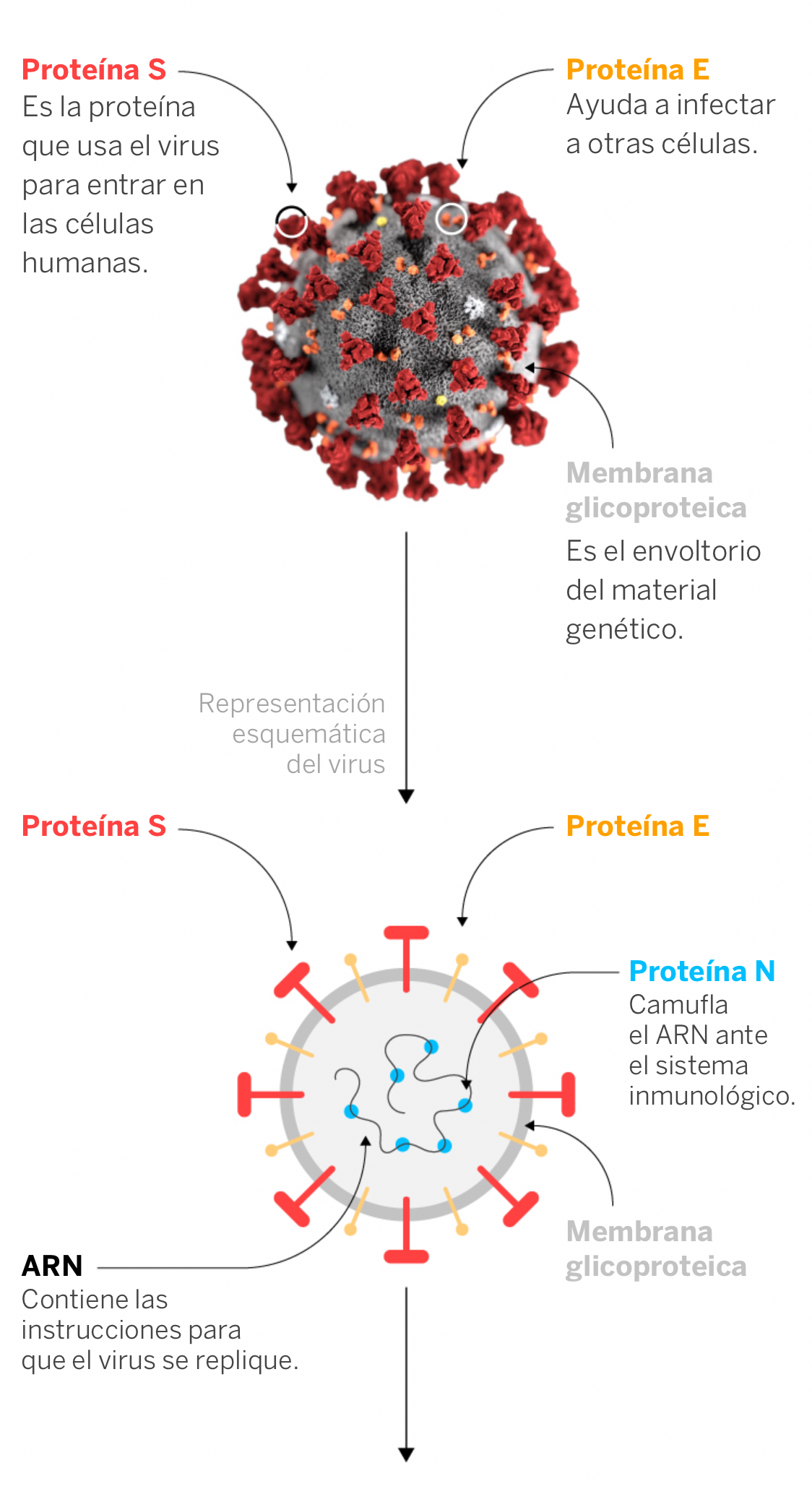
Fuente: El País
Una de estas espículas que sobresalen de su superficie, es la proteína S. Para el virus es la llave que como una cerradura le va a permitir adherirse a las membranas de las células a través de la proteína ACE2 del cuerpo humano. Esta proteína tiene un papel fundamental en la producción de angiotensina, que es la molécula que controla la presión sanguínea por lo que es esencial para mantener la presión sanguínea y evitar enfermedades cardiovasculares. A través de ella puede entrar en la célula permitiendo que su material genético secuestre el metabolismo celular y convierta a esa célula en una máquina que multiplica y genera nuevos virus.
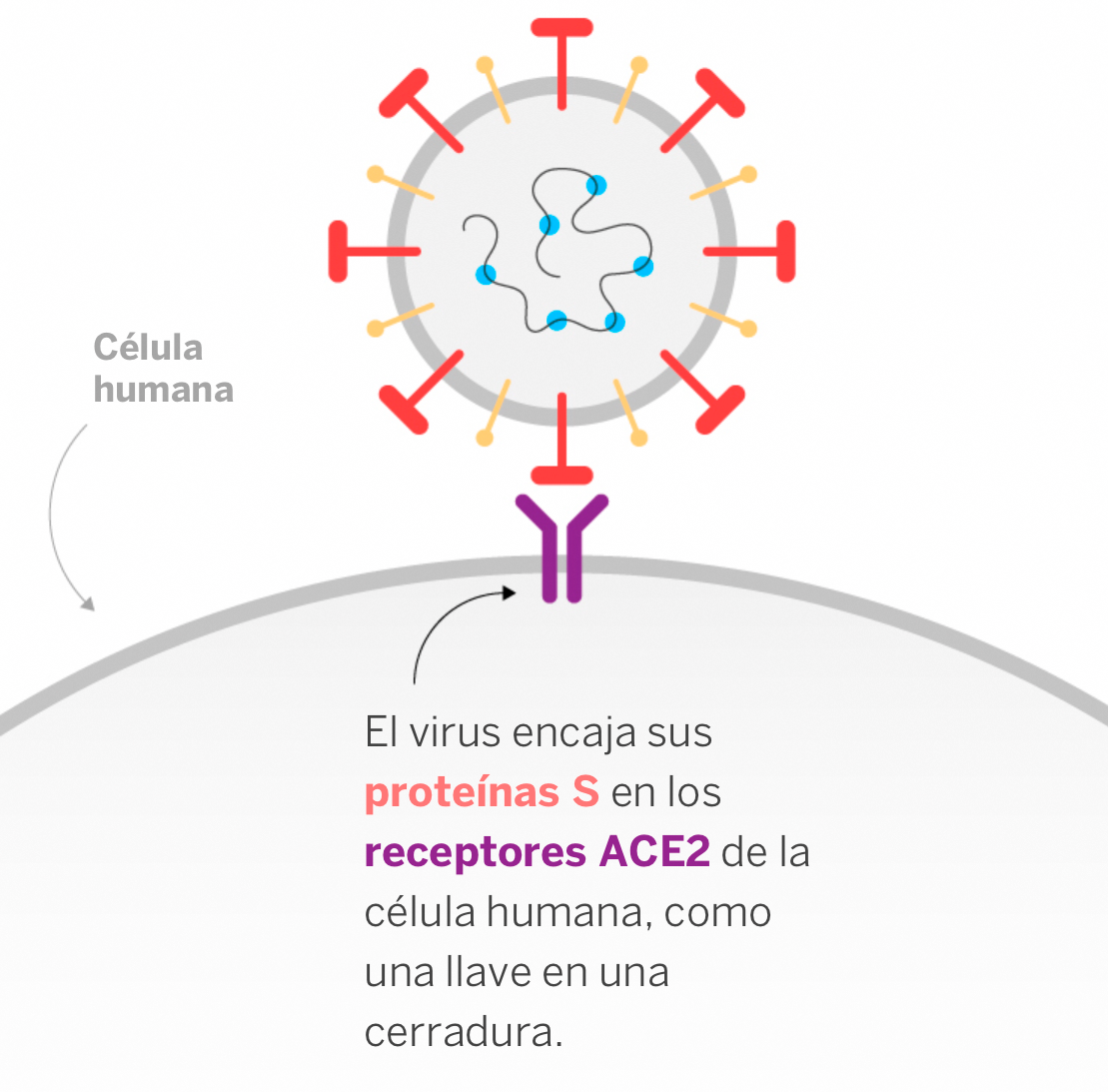
Fuente: El País
Es decir que coronavirus SARS-CoV-2 ha resultado ser la máquina perfecta de infectar ya que al usar como como puerta de entrada a las células la proteína ACE2, de su superficie exterior tiene siempre garantizado que esa puerta de entrada siempre va a estar ahí.
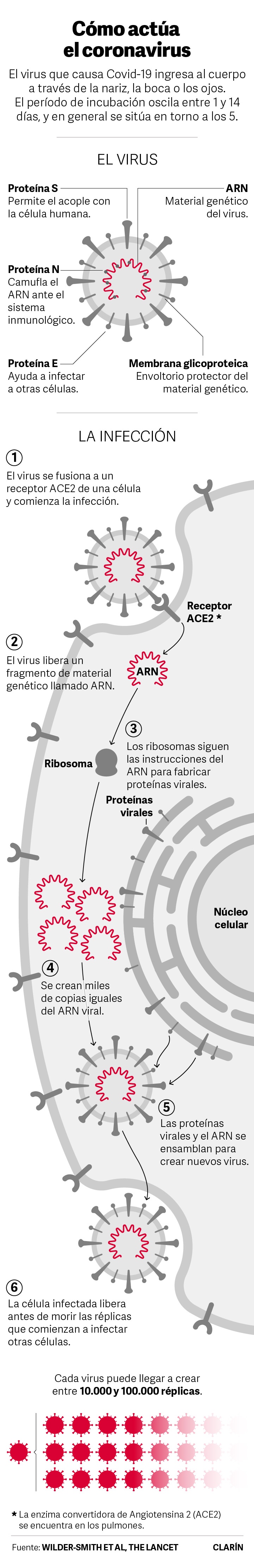
La imagen anterior lo dice todo. En cuestión de horas habrá millones de copias del ARN viral que se ensamblarán creando nuevas copias del virus. Cada célula infectada podrá generar hasta 100.000 réplicas del virus que la infectó y una vez montadas las mismas reventarán a esa célula y se lanzarán a infectar otras nuevas.Para entender el proceso de la búsqueda de una vacuna contra el SARS-CoV-2 es importante conocer este mecanismo de infección y la clave de ello sería la de que fuera capaz de activar la memoria de las defensas del cuerpo humano. Una memoria que permitiría a nuestro organismo el recordar un ataque pasado y activar muy rápidamente una respuesta específica ante un segundo ataque.
Como una vacuna es un medicamento muy especial que debe administrase a personas sanas para prevenirla de contraer una enfermedad infecciosa, la misma ha de afrontar pruebas de seguridad muy exigentes, que demuestren que no producen efectos secundarios importantes o que generen más daño del que evitan. Por eso antes de hacer cualquier prueba clínica con humanos, el candidato a la vacuna debe superar una Fase 0 o preclínica, que incluye pruebas in vitro y en animales. Después se pasa al estudio clínico en seres humanos, que se divide a su vez en otras tres fases:
Fase 1: La vacuna se prueba en pequeños grupos de entre 20 y 100 personas sanas para confirmar que es segura y la clase de respuesta inmune que genera
Fase 2: Es un estudio a mayor escala en el que participan varios cientos de personas. Aquí se evalúan los efectos secundarios más comunes en el corto plazo y cómo evoluciona el sistema inmune.
Fase 3: Es un ensayo mucho más grande en el que participan varios miles de voluntarios, que ya se exponen al virus. Existe un grupo de control, al que se le administra placebo, y se compara cómo evolucionan las personas que fueron vacunadas respecto a las que no, al mismo tiempo que se recolectan datos estadísticos acerca de la eficacia y la seguridad.
¿Cuántos proyectos de vacuna se han iniciado? Según la Organización Mundial de la Salud (OMS), actualmente existen 187 vacunas en investigación, de las que 38 se encuentran en fase clínica de investigación probándose en humanos. Pueden verse en este enlace. En la imagen siguiente están las más avanzadas en su desarrollo
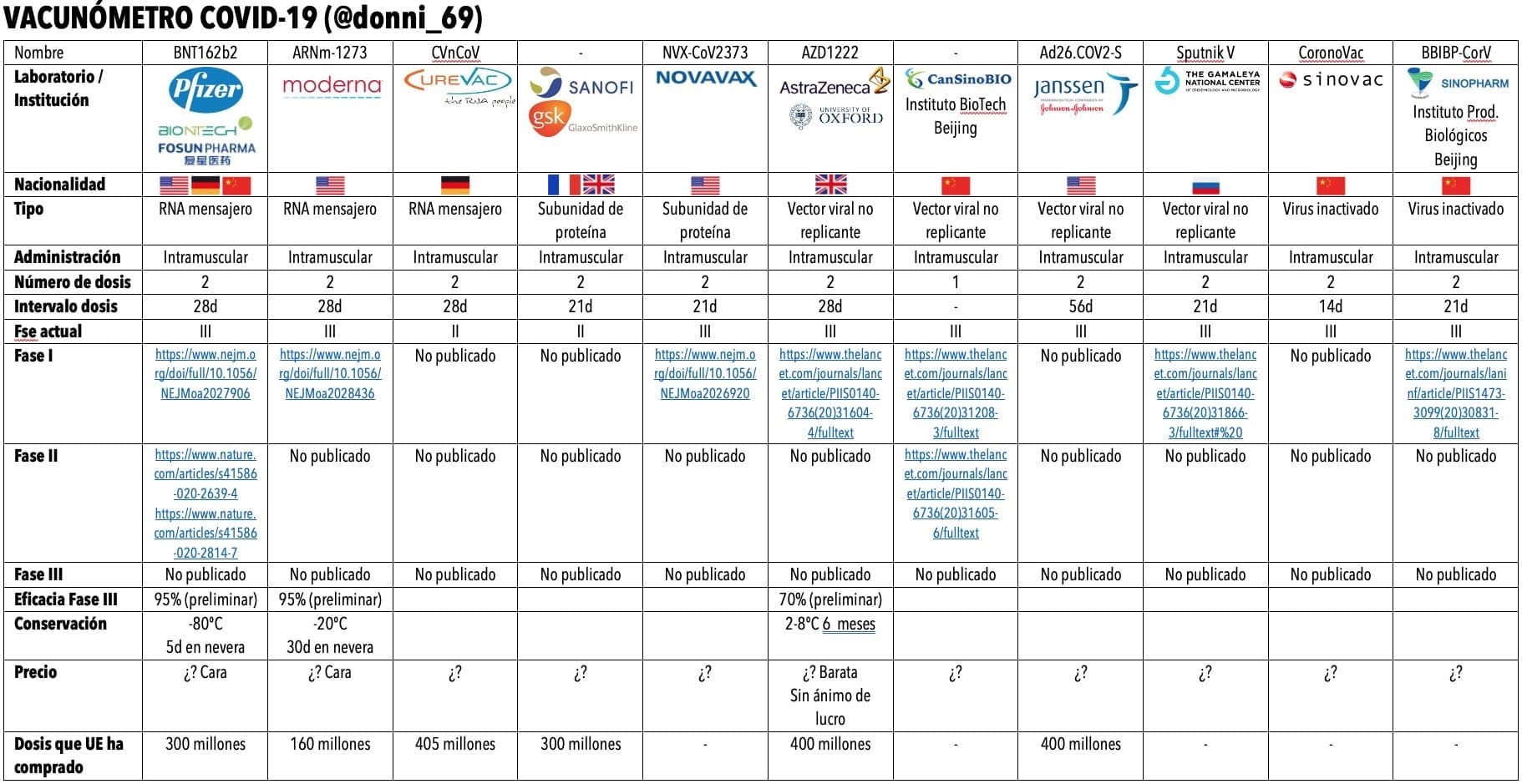
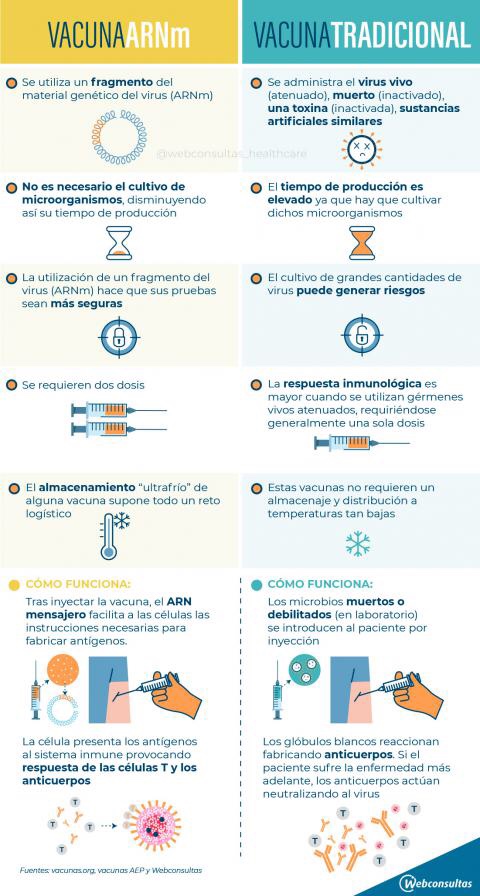
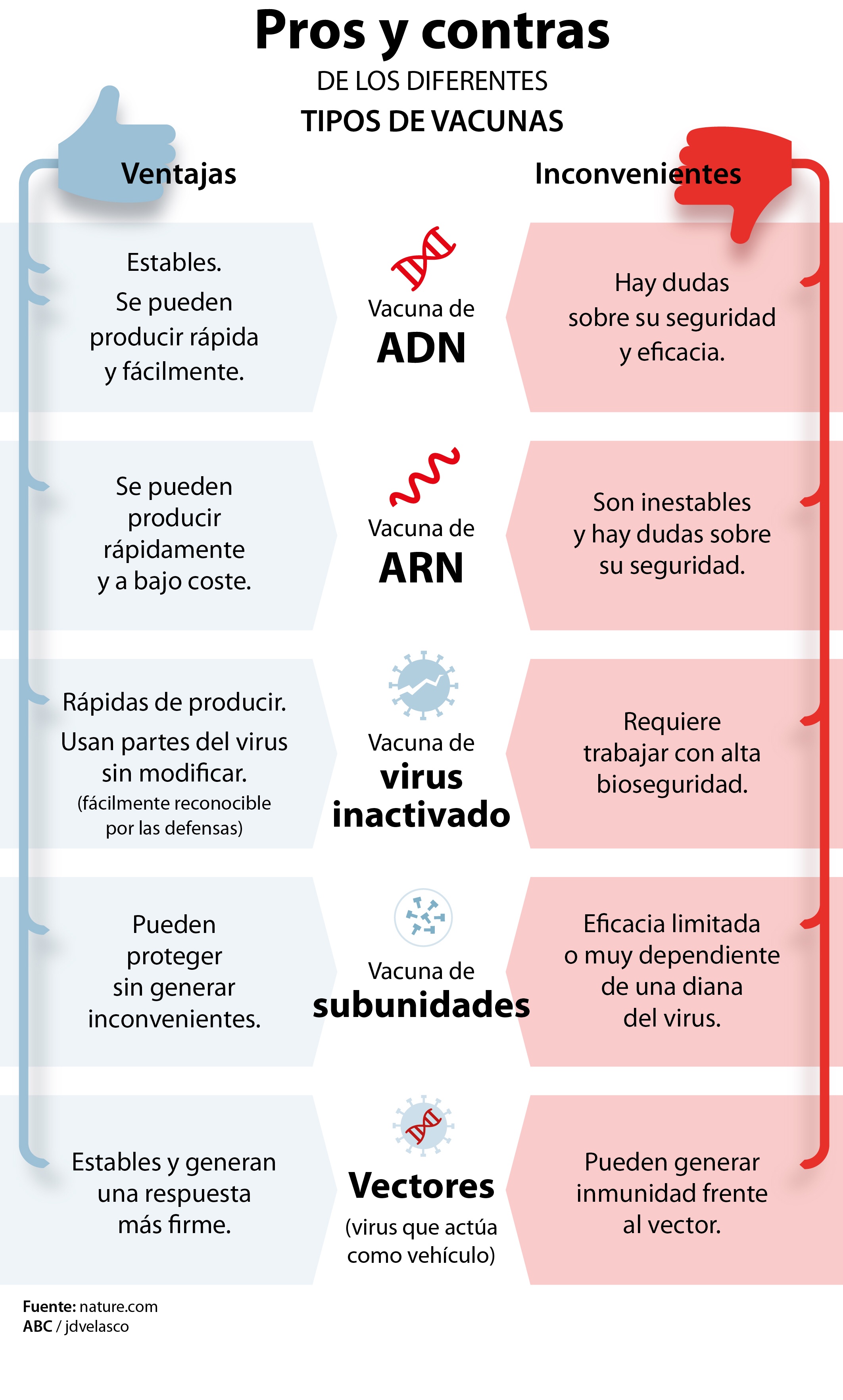
La finalidad de las vacunas es la de activar la memoria de las defensas contra el virus pero entre ellas hay importantes diferencias en la estrategia que utilizan para hacerlo. Sus ingredientes activos son antígenos capaces de inducir una inmunidad específica y activa en el hombre frente a un determinado agente infectante
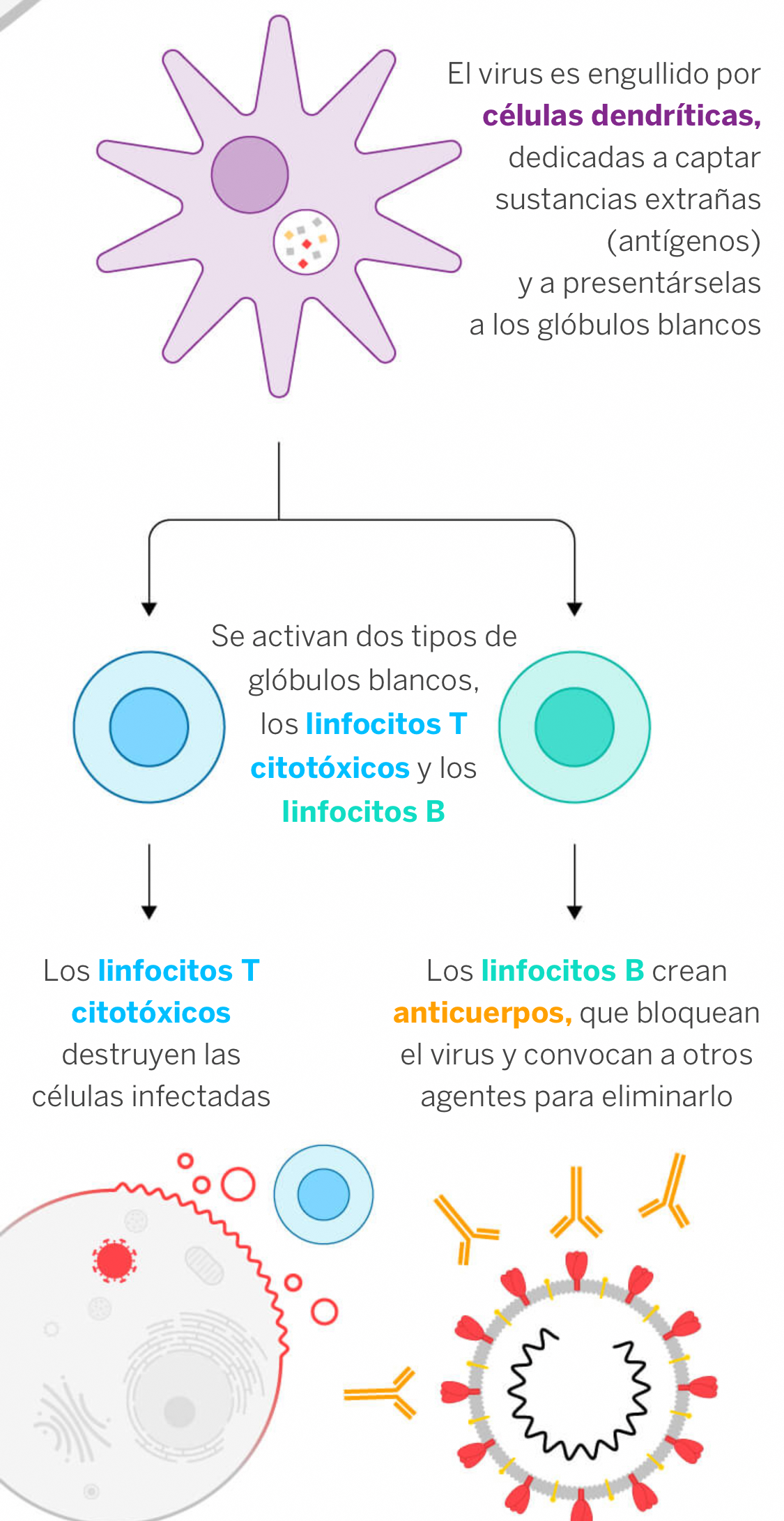
Cuando hay inmunidad de defensas los linfocitos T y los linfocitos B recuerdan al intruso y patrullan el cuerpo durante meses. En el caso de las vacunas contra el Covid-19 que se están investigando, esta inmunidad se busca con distintas aproximaciones que van desde el empleo de virus atenuados o inactivados, partículas similares a virus, vectores virales replicativos y no replicativos y proteínas modificadas de partes del virus (subunidades proteicas) hasta vacunas con ácidos nucleicos (mRNA o DNA) que promoverán la síntesis de proteínas virales.
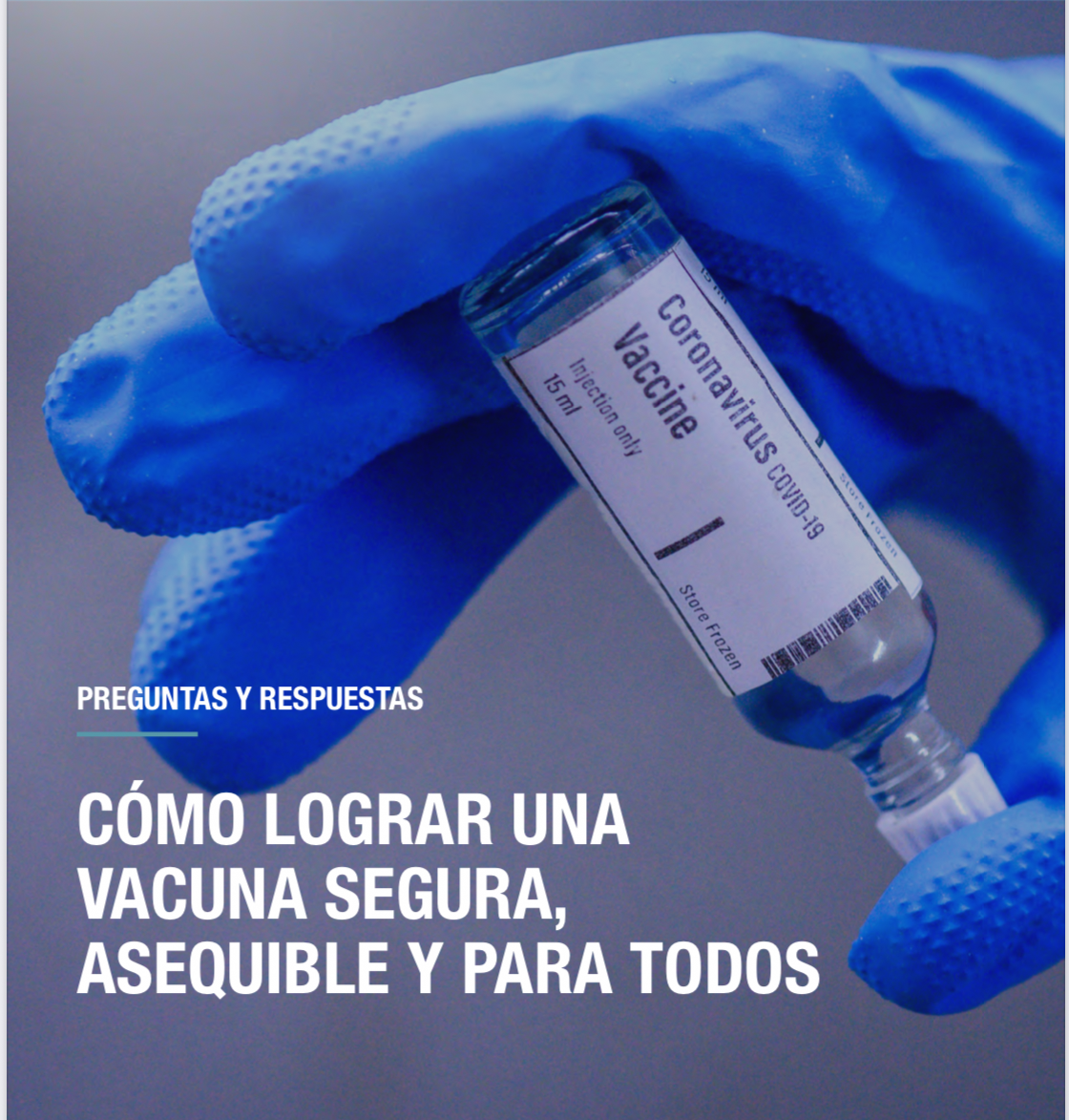
Vamos a resumir todos los tipos
Tipos de vacunas: Fuente
1.- Vacunas basadas en el propio virus
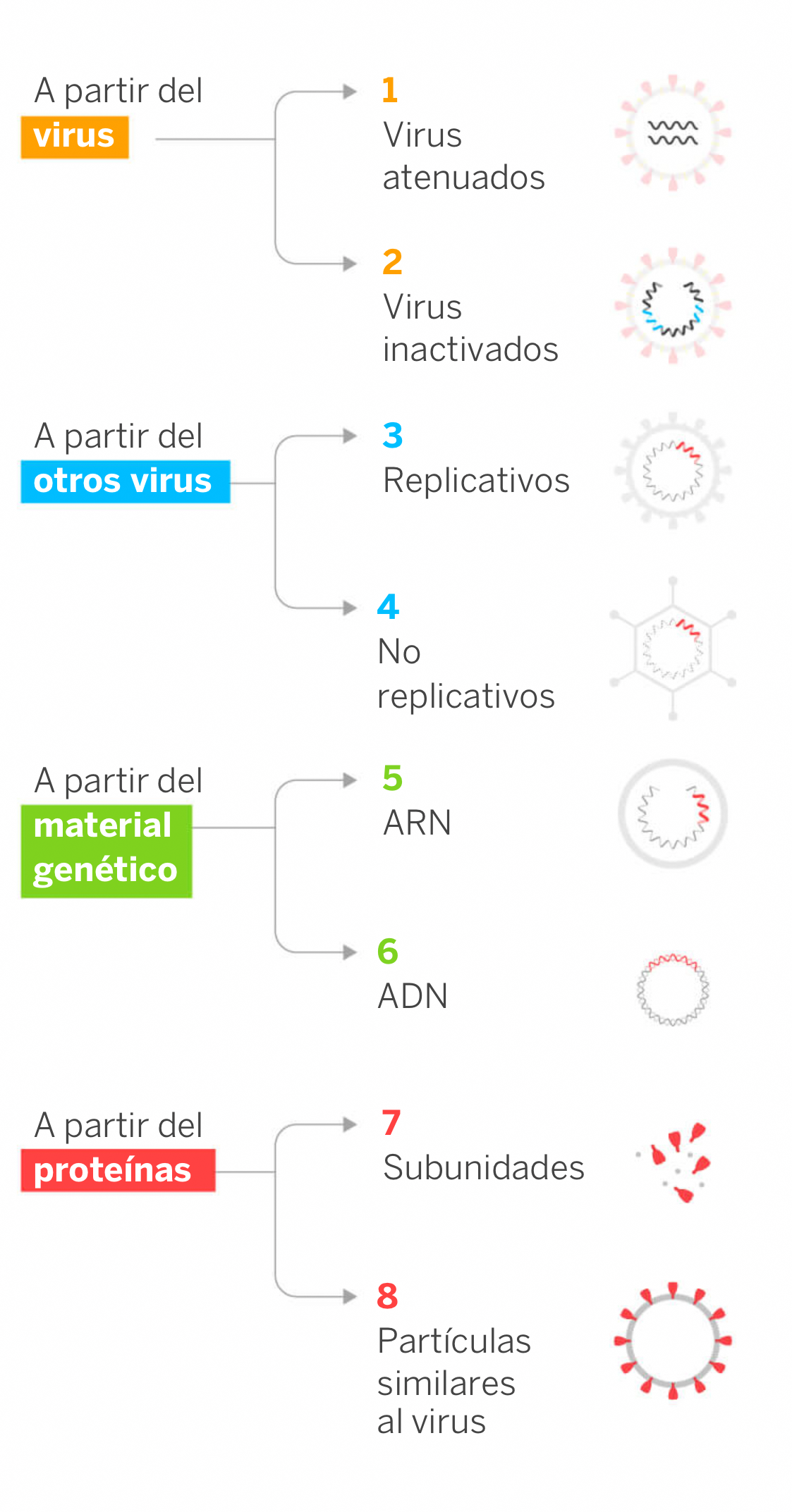
Son las que más se aproximan al concepto tradicional de una vacuna y son seguras, fáciles de preparar y logran un elevado nivel de anticuerpos neutralizantes. La principal ventaja de las mismas es que puede administrarse a personas con el sistema inmune comprometido y su desventaja es que pueden ser potencialmente peligrosas para algunas personas con problemas concretos de salud. Son caras de fabricar porque requieren grandes cantidades de virus infectivos a los que debe aplicarse calor o sustancias químicas para anular su capacidad de infección y pueden requerir dosis de refuerzo a lo largo de la vida para obtener la protección porque desencadenan una respuesta inmune débil.
La técnica del virus atenuado es una variante usada por la empresa estadounidense Codagenix y el Instituto del Suero de India (ensayos en animales). Se basa en una vacuna viva atenuada candidata para la prevención de COVID-19 mediante la técnica de debilitar al virus mediante pases sucesivos en cultivos celulares. Para mi gusto será la mejor vacuna futura porque se basa en los modelos que usan las del sarampión, paperas, rubeola y varicela e imitan a la infección natural logrando una respuesta inmunitaria fuerte y duradera ya que la misma tendrá como diana no solo la proteína S del virus sino también su matriz, envuelta y núcleoproteína
Lamentablemente esta vacuna que se llamará COVI-VAC aún se encuentra en la Fase 1 de un primer estudio en humanos, aleatorizado, doble ciego, controlado con placebo en adultos jóvenes sanos para evaluar su seguridad e inmunogenicidad. La fecha estimada de inicio del estudio es la de Diciembre de 2020 con una fecha estimada de finalización primaria para Junio 2021y otra de finalización del mismo para Mayo de 2022. A esta vacuna por tanto le queda mucho tiempo de recorrido pero cuando la terminen creo que será la mejor de todas
Hay otras cuatro vacunas experimentales que utilizan la técnica del virus inactivado y que ya están probándose en humanos: la del Instituto de Productos Biológicos de Wuhan y la empresa china Sinopharm. La del Instituto de Productos Biológicos de Pekín y Sinopharm. La empresa china Sinovac y la Academia China de Ciencias Médicas.
Son similares a algunas vacunas de la gripe, la de la rabia y la hepatitis A y se sintetizan a partir del virus original, inactivándolo con calor o a través de reacciones químicas para que pierda su capacidad de reproducirse en las células. El virus así mantiene su estructura y parte de su composición química, sin que tenga la capacidad de infectar ni de causar ningún tipo de daño. El sistema inmune del cuerpo reconocerá los componentes del virus y se desatará una respuesta inmune, dejando al organismo preparado ante el ataque.
2.- Vacunas creadas a partir de otros virus
Este tipo de vacunas utilizan otros virus para introducir en la célula el ARN del coronavirus para que genere las proteínas de la espícula y el sistema inmune las identifique. Pueden ser replicativos o no replicativos.
Las vacunas basada en el concepto de virus replicativos es el modelo en el que están trabajando el Instituto Pasteur (Francia) y la empresa austriaca Themis (en fase de pruebas en animales) y ya han tenido buenos resultados preliminares con el coronavirus del MERS. La de Sanofi Pasteur/GSK que se encuentra en Fase 2 con fecha estimada de finalización del estudio de Octubre 2021 usa la técnica de modificar genéticamente un virus, como el del sarampión, para que se multiplique en la célula y genere las proteínas de su espícula. La vacuna utiliza la misma tecnología basada en proteínas recombinantes que otros tipos de vacunas de Sanofi contra la gripe estacional, con la tecnología adyuvante pandémica de GSK

Su principal ventaja es la de que no requiere manejar virus infectivo con el inconveniente de que como los seres humanos ya tenemos inmunidad contra el virus del sarampión esto puede hacer que disminuya disminuir su eficacia.
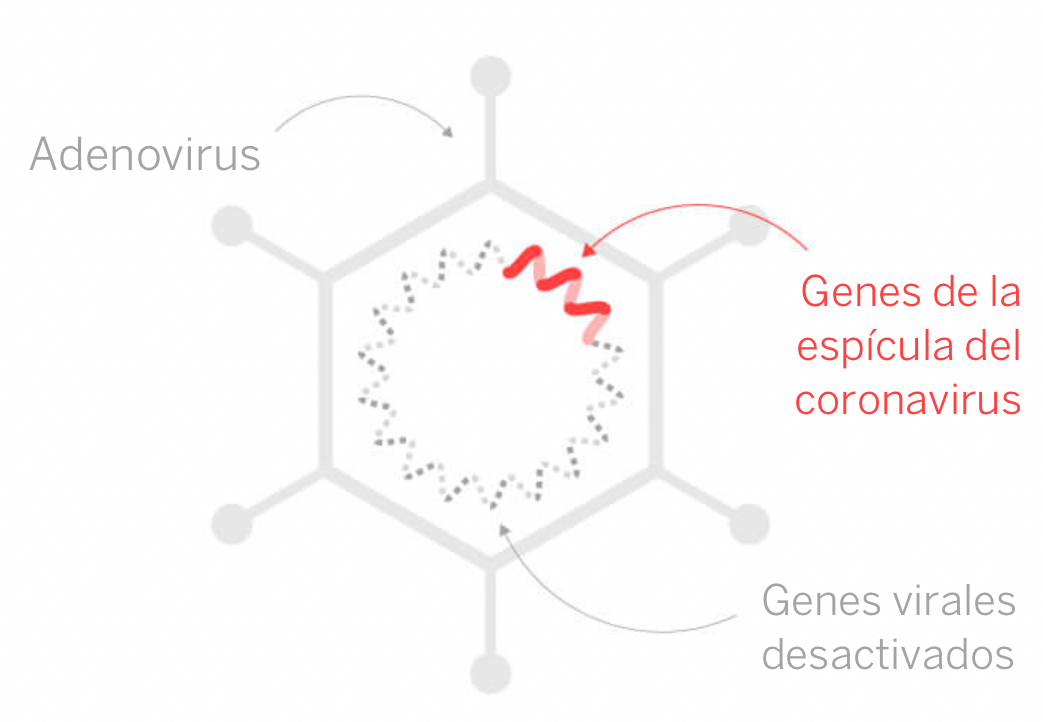
Las vacunas basada en el concepto de virus no replicativos emplean adenovirus como vectores de infección y tienen un gran potencial. Es una técnica muy novedosa porque los adenovirus ya se han utilizado antes en terapia génica para introducir copias sanas de genes defectuosos en células de pacientes con enfermedades genéticas y la tecnología disponible podría asegurar una elevada capacidad de producción . De hecho ya existe una vacuna autorizada y en uso desarrollada con esta plataforma tecnológica, que es la vacuna contra el ébola Ervebo rVSV-ZEBOV
Los adenovirus usados como vectores han sido modificados genéticamente con dos objetivos: reducir o anular la capacidad de replicación en el huésped vacunado y asegurar la expresión en la superficie de los antígenos diana.
Es la base sobre la que trabajan la empresa china CanSino Biological y el Instituto de Biotecnología de Pekín (pruebas en humanos). También la Universidad de Oxford y la farmacéutica británica AstraZeneca. En España el laboratorio de Mariano Esteban en el Centro Nacional de Biotecnología, en Madrid ya ha comenzado sus pruebas en ratones.
Este tipo de vacuna también conocidas como de Vector viral no replicante utilizan el cuerpo de un microrganismo y dentro se incluye parte del material genético del patógeno a combatir. Así el cuerpo del microorganismo actúa como vector o vehículo del gen que desencadena la respuesta inmunitaria.
El sistema que se está ensayando para el coronavirus consiste en utilizar un virus diferente que no tenga capacidad de replicación en células humanas, al que se le adiciona un gen del SARS-CoV-2. Este gen codifica la fabricación de alguna proteína del virus capaz de activar al sistema inmune. La vacuna ChAdOx1 de la Universidad de Oxford utiliza un vector inactivado del resfriado del chimpancé que es capaz de generar inmunidad contra la proteína S o ‘spike’ que ya sabemos que es la llave que utiliza el SARS-CoV-2 para introducirse en las células humanas.
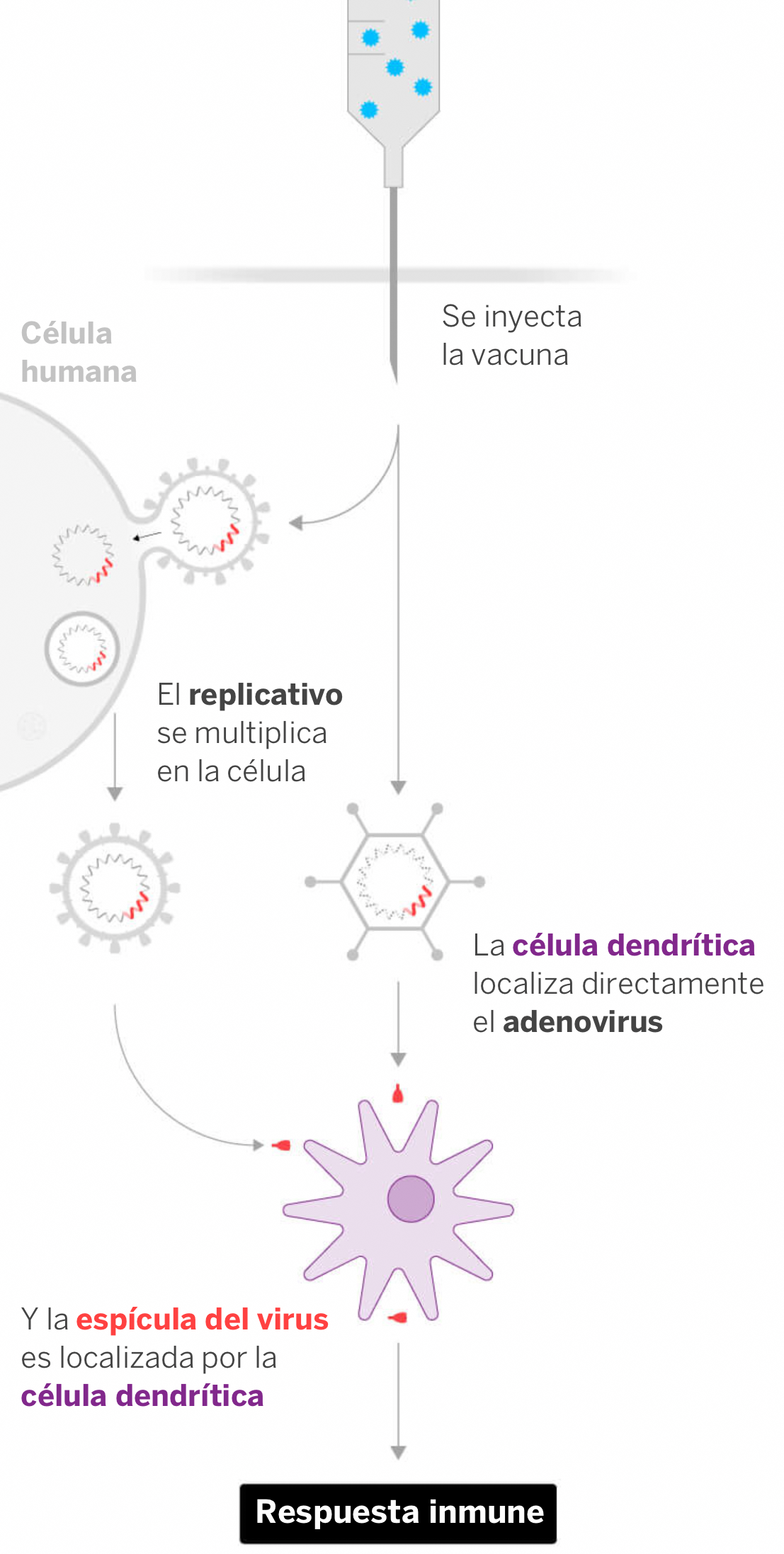
Esta vacuna en los resultados de su Fase 2 provoca pocos efectos secundarios y con una dosis de la misma que contiene 50.000 millones de adenovirus del resfriado del chimpancé no se causa infección al ser humano y se estimula su sistema inmunitario para generar una respuesta de las células T (capaces de encontrar y atacar células infectadas por el virus). Utilizará dos dosis y a los catorce días de la primera dosis, ya habrá respuesta de anticuerpos. A los 28 días se inocularía la segunda dosis de refuerzo que atacarían al virus cuando circulase por la sangre o sistema linfático.
Falta por concluir su Fase 3 que deberá confirmar que no causa efectos secundarios graves en ancianos. Sus últimas pruebas indican que se reduce el riesgo de contraer el COVID-19 en un 90% si se inocula en dos inyecciones: la primera con media dosis y la segunda con una dosis entera.
Otra vacuna también basada en la idea del vector viral no replicante es la Sputnik V del Centro Gamalaya de Investigación en Epodemiologia y Microbiología que se está probando en unos 40.000 voluntarios en países como Rusia, Emiratos Árabes, Venezuela y Bielorrusia. Esta vacuna también utiliza adenovirus modificados pero del resfriado hunano, con un enfoque diferente. Los científicos rusos primero inyectan un tipo de adenovirus y 21 días después inoculan una dosis de refuerzo elaborada con otro adenovirus humano distinto, para evitar que el cuerpo reconozca esta segunda vez el virus de la vacuna y lo bloquee. El problema es que esta vacuna que ya se está utilizando en vacunación masiva carece de informes previos de control pero parece que no funciona mal y las últimas noticias apuntan a que actualmente se está promocionando un ensayo clínico para probar una combinación de esta vacuna con la de Oxford.
Hay todavía un largo camino que recorrer porque la fortaleza de este tipo de vacunas se basa en su originalidad pero también hay que decir que no existen en el mercado ningún tipo de vacunas que utilice esta metodología por lo que las pruebas y ensayos deberán continuar durante un tiempo hasta valorar su completa eficacia.
3.- Vacunas basadas en el material genético
La historia del desarrollo de las vacunas basadas en material genético ARN arranca el 5 de enero de 2020, cuando el profesor Zhang Yongzhen y su equipo, de la Universidad Fudan de Shanghai, mapearon el genoma, del virus SARS-CoV-2. Unos pocos días después en la mañana del 11 de enero, un colega de la Universidad de Sidney les pidió permiso para liberar públicamente el código y así fue como algunas empresas tuvieron la idea del ARN mensajero.
El ARN es una molécula tan fundamental que se piensa que con ella pudo comenzar la vida en la Tierra hace más de 3.000 millones de años y su trabajo es transmitir el mensaje de la vida contenido en el ADN y convertirlo en todas las proteínas que nos permiten respirar, pensar, movernos, vivir. Esta molécula es el principio de una nueva idea de vacunas porque a partir de aquella secuencia china que identificó la proteína que podía servir de diana, se diseñaron por ordenador este tipo de vacunas ARN mensajero.
Esta nueva tecnología evita la etapa del cultivo de las vacunas tradicionales, y los científicos solo tuvieron que descargarse los planos del patógeno y su genoma. Conocido el genoma del virus ARN este tipo de vacunas puede producirse con mayor agilidad que otro tipo de vacunas con el inconveniente de que son las primeras vacunas de esta clase que usaríamos en seres humanos


Fuente: El País
Cada inyección de una de estas vacuna basadas en el ARN mensajero contiene millones de nanopartículas (pequeñas esferas de grasa) y en cada una de esas nanopartículas se transporta 10 cadenas simples de ese ARN mensajero que lleva las instrucciones para crear las proteínas del virus en las células humanas y desencadenar una respuesta inmune inmediata.
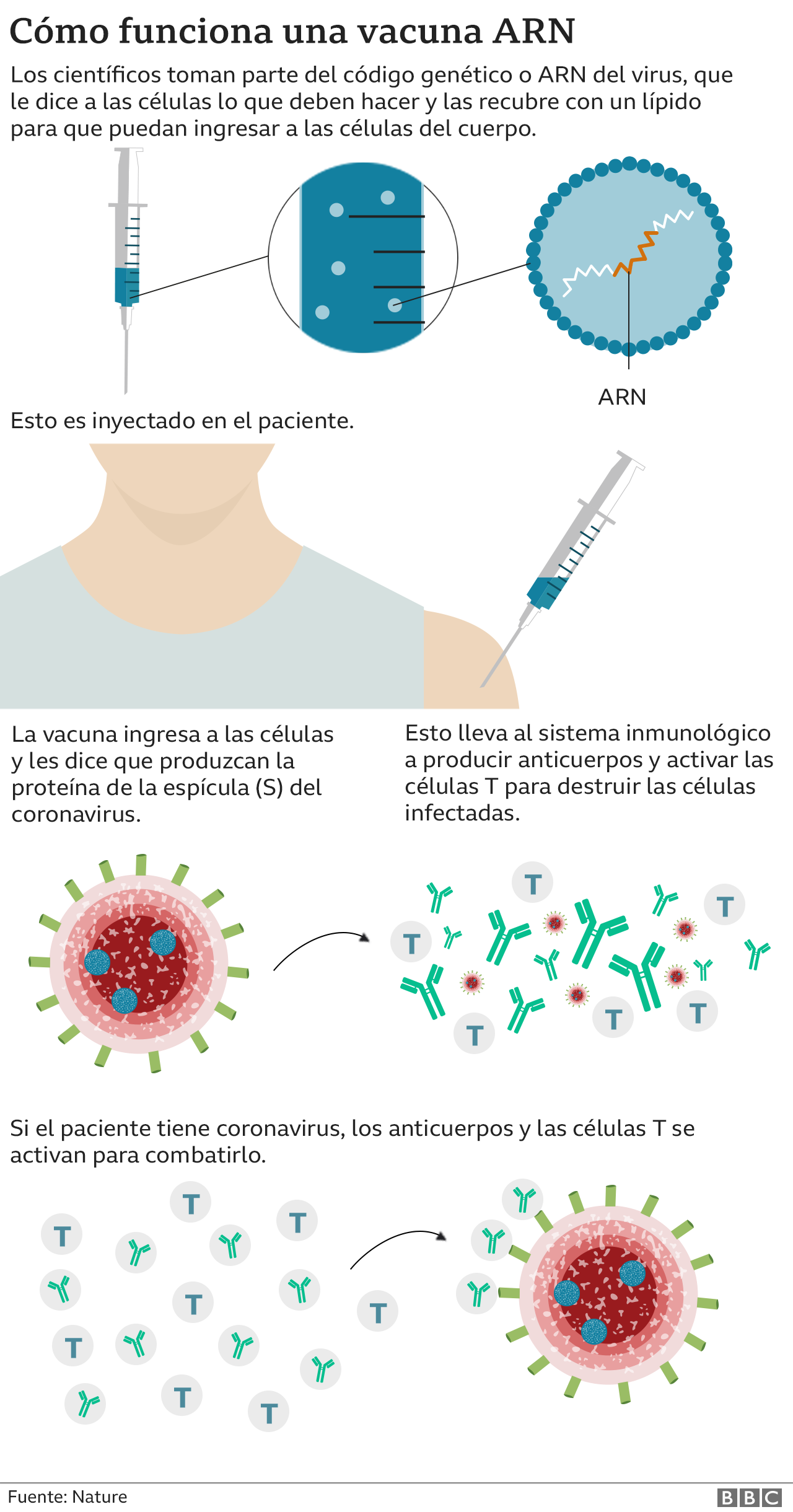
El proceso es muy novedoso y completamente diferente al proceso de creación de una vacuna convencional
Se trata de una idea muy nueva porque estas vacunas funcionan introduciendo en la célula humana directamente el material genético del coronavirus para hacer que el cuerpo genere la proteína de la espícula y haga que el sistema inmune reaccione. Son las vacunas BNT162 de Pfizer/BioNTech y la de la empresa estadounidense Moderna y los Institutos Nacionales de la Salud en EE.UU. denominada mRNA-1273.
El segundo tipo de vacunas basadas en material genético son las vacunas de ADN.
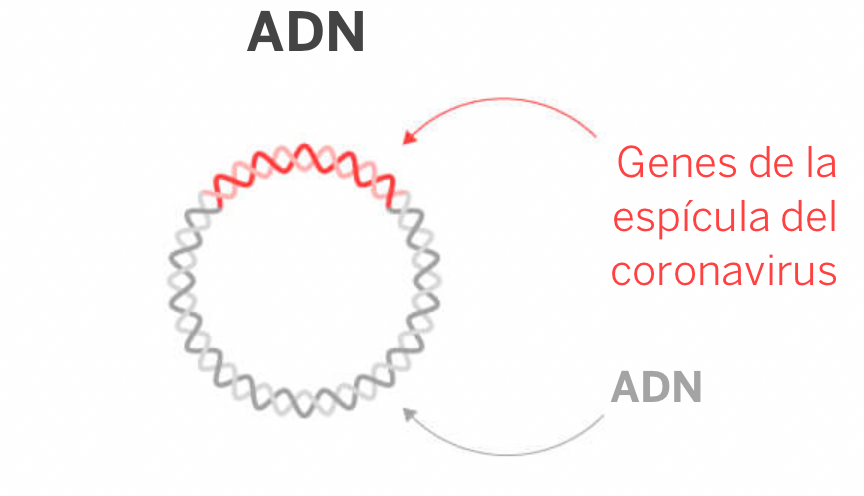
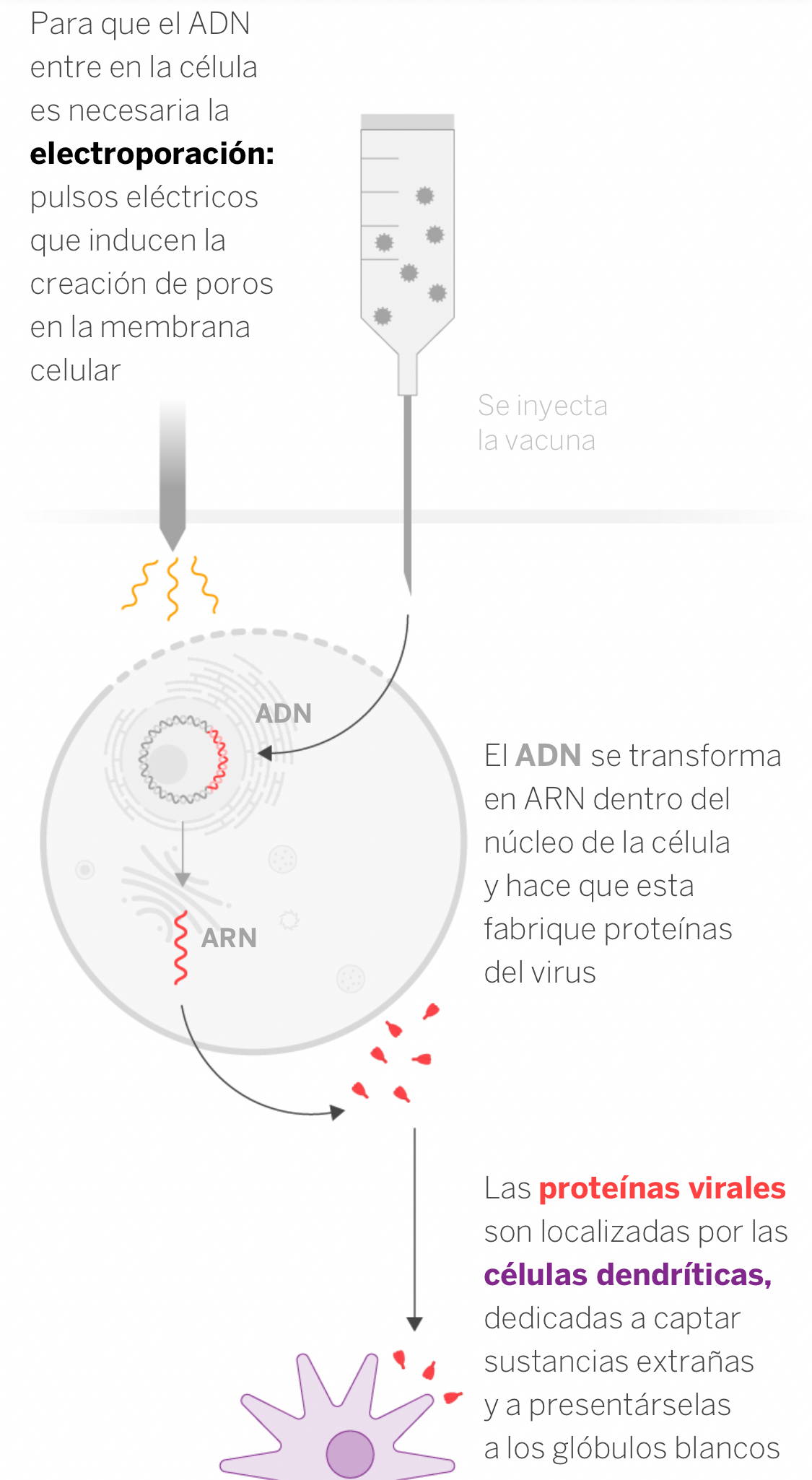
Se basan en introducir en la célula ADN que se traduce a ARN que dará orden de fabricar la proteína de la espícula. Su principal ventaja es que permiten una fabricación rápida y masiva con bajo coste y que no requieren el manejo de virus infectivos. También son seguras y estables al calor pero tienen el inconveniente de que requieren una tecnología específica para administrarlas: la electroporación que induce a la creación de poros temporales en las células para absorber el ADN
Se han probado anteriormente en humanos y el modelo de la empresa estadounidense Inovio Pharmaceuticals International Vaccine Institute ha creado la INO-4800 que actualmente se encuentra en estudio clínico de Fase 2
4.- Vacunas a partir de proteínas
Consisten en introducir directamente proteínas del coronavirus en el cuerpo humano para que su sistema inmune las identifique.
La primera variante es la de subunidad de proteínas desarrollada por la empresa francesa Sanofi Pasteur, la británica GSK (pruebas en animales) y Novavax (NVX-CoV2373). En lugar de introducir virus completos, se usa un fragmento del virus capaz de desencadenar una respuesta inmune. Los fragmentos que se están estudiando son proteínas, como la proteína S llave de entrada del SARS-CoV-2 en las células.
La vacuna de Novavax es junto con la de Codagenix y el Instituto del Suero de India basadas en vacunas vivas atenuada son a mi manera de ver las mejores vacuna futura porque son muy seguras y se pueden utilizar incluso en personas con problemas de salud. En relación con los competidores enumerados anteriormente, los resultados de Novavax tardará más en conocerse porque parte de sus estudios de Fase 3 se llevan a cabo en el Reino Unido con 15.000 voluntarios y se esperan resultados preliminares en enero o febrero de 2021.
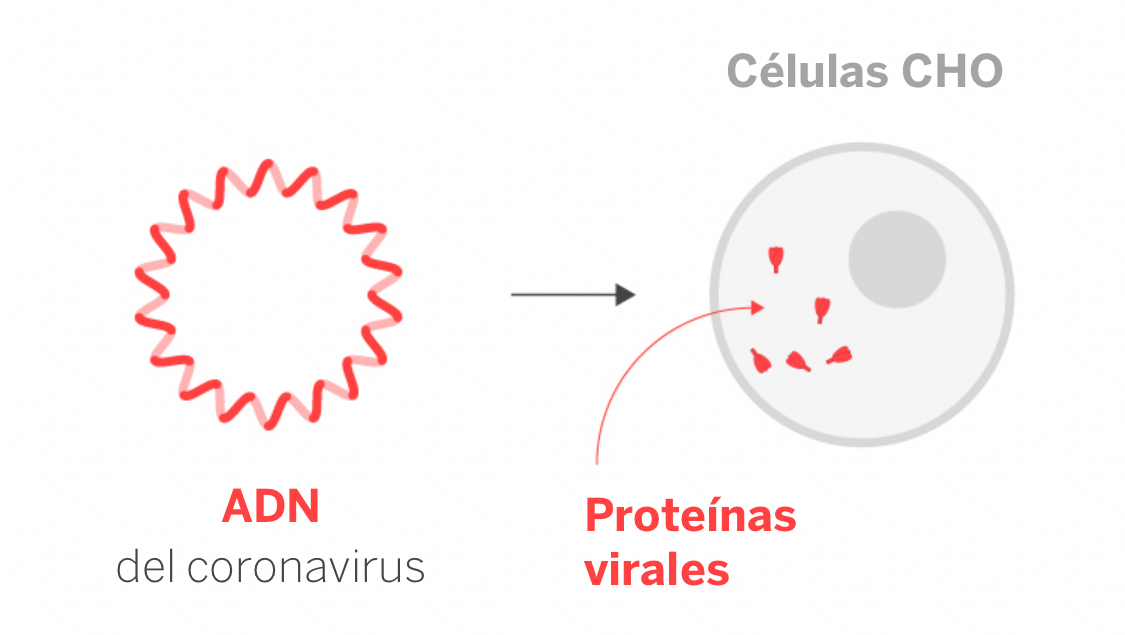
El último tipo de vacunas son las que inoculan en el cuerpo virus vacíos sin material genético, incapaces de infectar.Son partículas similares al virus pero que llevan la proteína de la espícula, por ejemplo introduciendo en células CHO (derivadas del ovario del hámster chino) fragmentos de ADN con instrucciones para fabricar las proteínas vírales S que se auto ensamblan dentro de las mismas y se forma una especie de virus vacío sin información genética (y por tanto inofensivo) que es lo que se inyecta como vacuna
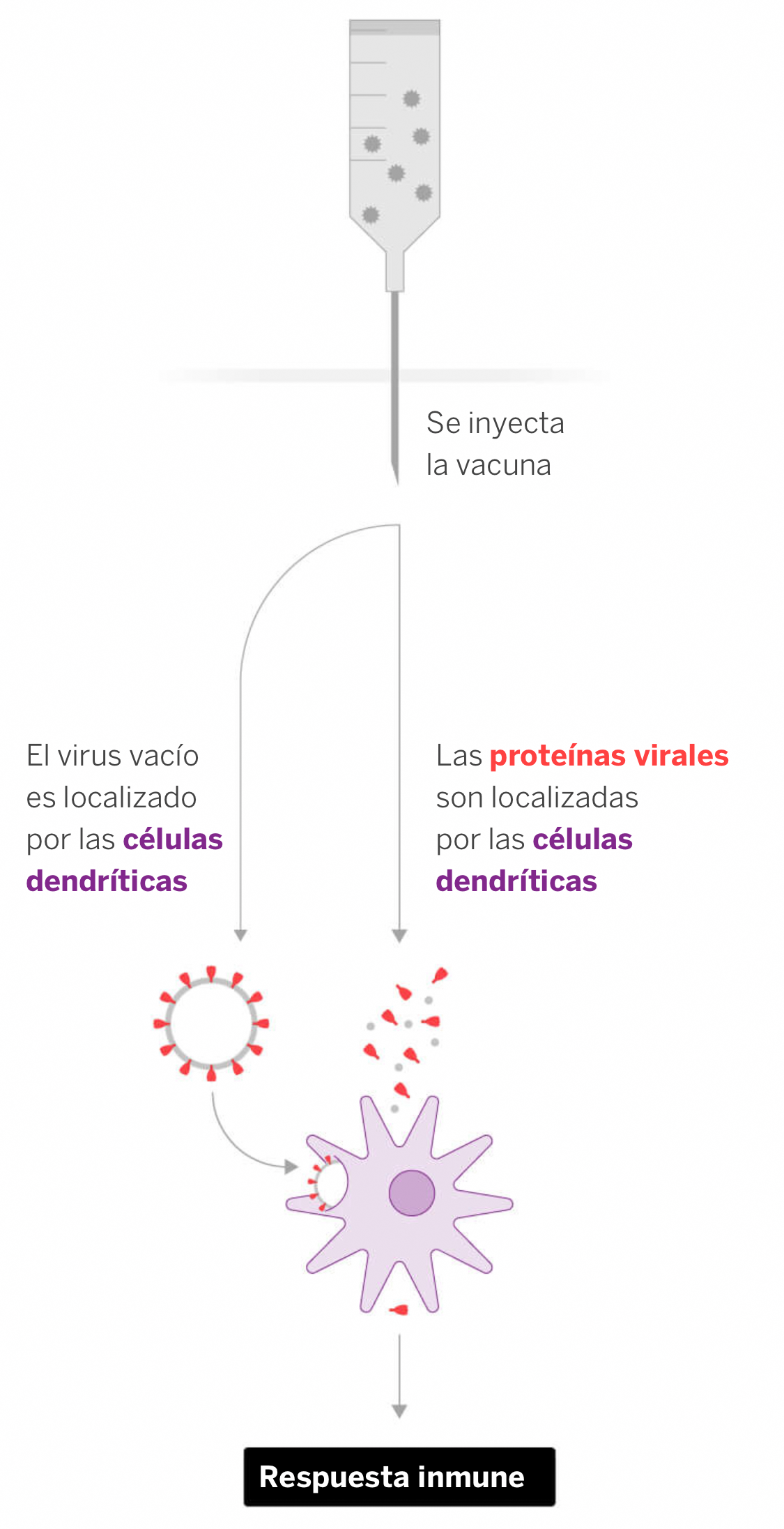
Serán otro gran logro futuro por ser súper seguras y que inducen a una fuerte respuesta inmunitaria similar a la vacuna contra el virus del papiloma humano y es la base en la que se trabaja en la Universidad de São Paulo (Brasil) o la empresa canadiense Medicago (pruebas en animales)
He aquí un cuadroresumen de sus ventajas e inconvenientes
 La Agencia Europea de Medicamentos (EMA) ratificando los acuerdos de Bruselas está empezando a autorizar la comercialización de cinco vacunas: la de Pfizer/BioNTech (EE.UU/Alemania), Astra Zeneca (Reino Unido) y las estadounidenses Moderna y Janssen y a lo largo del año 2021 las de Sanofi Pasteur/GSK (Fracia/Reino Unido) y Urevac (Alemania)
La Agencia Europea de Medicamentos (EMA) ratificando los acuerdos de Bruselas está empezando a autorizar la comercialización de cinco vacunas: la de Pfizer/BioNTech (EE.UU/Alemania), Astra Zeneca (Reino Unido) y las estadounidenses Moderna y Janssen y a lo largo del año 2021 las de Sanofi Pasteur/GSK (Fracia/Reino Unido) y Urevac (Alemania)
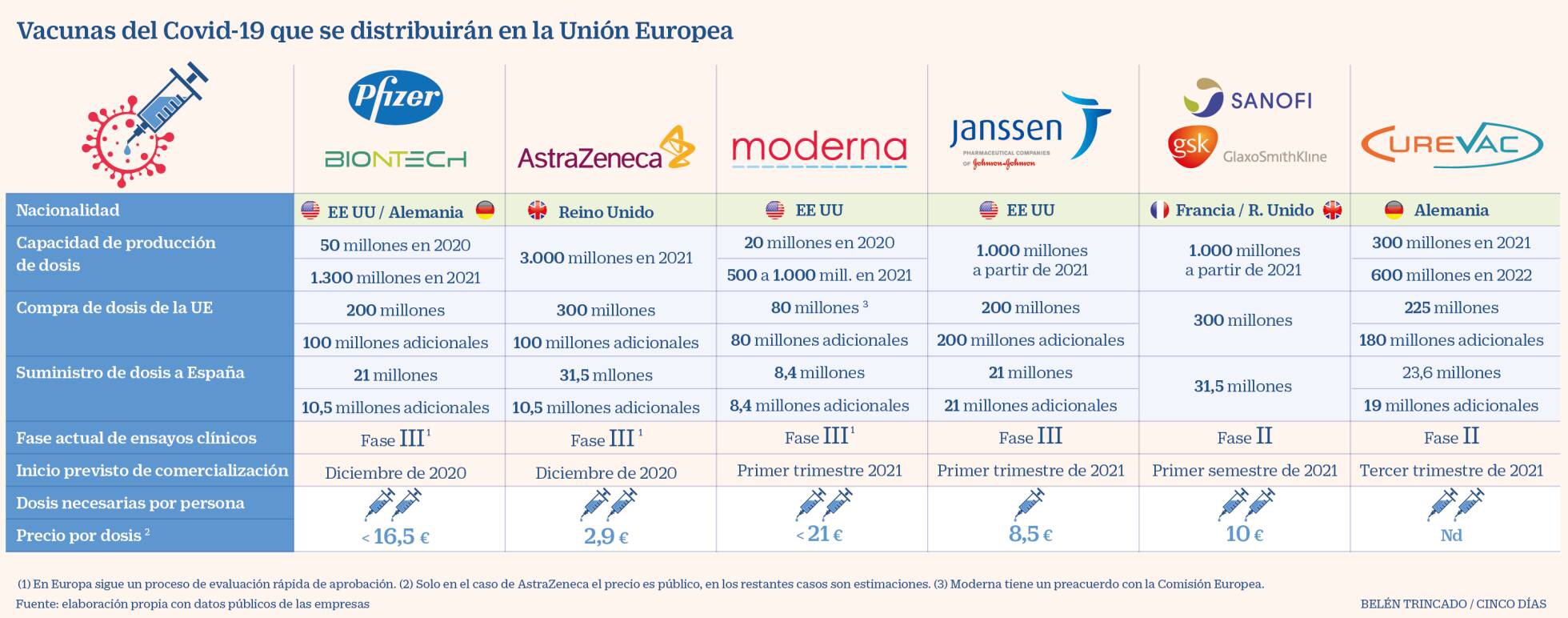
La primera autorizada es la vacuna desarrollada por Pfizer y BioNTech y esta vacuna va a ser la primera en distribuirse en España. La vacunación ya tiene fecha de comienzo : el domingo 27 de diciembre pero no se hagan ilusiones porque aunque se autoricen más en España no podremos elegir la que nos pongan en los sistemas sanitarios públicos y ya D. Amós García Rojas, presidente de la Asociación Española de Vacunología, nos advirtió en su día que: “esto no es un supermercado, y no se puede elegir la que más nos guste”.
Así es que de momento, la primera vacuna que se pondrá en España es la de Pfizer y nos la pondrán en dos dosis, que serán administradas en un intervalo de 21 días, Las dosis llegarán a España durante el sábado 26 y la madrugada del 27 de diciembre, con el objetivo de que ese mismo domingo estén ya en los centros habilitados por las comunidades autónomas para iniciar la vacunación y se repartirá en cajas de poliespam con cinco bandejas de 1.000 viales de cinco dosis cada una -un total de 5.000 pinchazos-, cubiertos de nieve carbónica, ya que para su conservación requieren estar a -70 grados; tras el proceso de descongelación, puede conservarse en nevera hasta cinco días.

Esta vacunación se nos dice que será voluntaria y que no hay previstas sanciones para los que se nieguen a recibirla. También será gratuita y se distribuirá a través del Sistema Nacional de Salud español con la gestión de las comunidades autónomas, que están trabajando ya en el proceso de citaciones. En una primera etapa que se desarrollará durante los meses de enero y febrero se estima que se vacunarán unos 2,5 millones de personas, las de mayor riesgo ante la pandemia: residentes y personal sanitario de residencias de ancianos y de centros de grandes dependientes, así como el resto del personal sanitario y los grandes dependientes no institucionalizados.
El orden de prioridad en las fases dos y tres de vacunación aún no está definido e incluirá a los siguientes grupos:
• Resto de mayores de 64 años.
• Personas con condiciones de riesgo alto, pero también medio o bajo.
• Personas que viven o trabajan en comunidades y entornos cerrados.
• Poblaciones vulnerables por su situación socioeconómica.
• Personas con trabajos esenciales.
• Personal docente.
• Población infantil.
• Población adolescente y joven, mayor de 16 años, así como población adulta.
• Población en áreas susceptibles de rebrotes o en situación de alta incidencia.
• Embarazadas y madres que proporcionan lactancia natural.
• Personas que ya tienen inmunización por contagio previo
Como siempre pasa en los gobernantes que nos dirigen, los mismos ya han echado las campanas al vuelo, e igual que en el cuento de la lechera, Sanidad ya nos han anunciado que confía en que entre mayo y junio de 2021 estén vacunados entre 15 y 20 millones de personas en España, momento en el que se podría alcanzar la inmunidad de rebaño y la previsión es que a finales del verano de 2021 la práctica totalidad de la ciudadanía española debería de estar inmunizada.
Pero siento aguarles la fiesta porque aunque las vacunas ya están aquí yo no lo tengo del todo claro. En primer lugar las encuestas previas ya nos dicen que mucha gente sigue sin tener claro si debe vacunarse y solo un 36,2% de los ciudadanos estarían dispuesto a vacunarse de inmediato. Incluso otras afirman que 2 de cada 10 españoles no están seguros de cuándo estarían dispuestos a hacerlo. Pertenezco a este último grupo de personas y voy a decirles por qué.
Las vacunas BNT162b2 de Pfizer/BioNTech, igual que la mRNA-1273 de Moderna y CvnCoV de Urevac (la primera es la que nos van a empezar ya a poner) están basadas en la tecnología de ARN mensajero (ARNm), que utilizan un mensajero químico para instruir a nuestras células a producir proteínas que imitan a las que usa el coronavirus para infectar. El fabricante afirma que su eficacia supera el 95% pero la tecnología que emplean todavía no ha sido utilizada en ninguna vacuna por lo que no me convence nada el ser uno de los primeros en ponérmela. Naturalmente esto es una opinión personal y no pretendo convencer a nadie
Añadiré que hay grupos de personas que no deben de recibirla y el que tenga interés puede leerse este informe de la FDA americana que indica que existen riesgos para las personas inmunodeprimidas pero nuestro ministerio de Sanidad Sanidad ya ha dicho que no presentan ningún tipo de peligro para ellas por lo que podrán formar parte de esta primera fase. Tampoco se recomienda ponerla a las personas sometidas a tratamientos anticoagulantes (el típico SINTRON) y las mujeres embarazadas y lactantes.
En cuanto a los alérgicos, Pfizer aún no ha probado si las dosis pueden ocasionarles efectos secundarios y aunque no están contraindicadas específicamente para este tipo de personas ya existen casos graves comprobados. Sanidad lo único que ha hecho es recomendar a los centros sanitarios que las inoculen con todas las medidas posibles para afrontar una eventual reacción.
Pero el Ministerio de Sanidad de España ya ha dado el pistoletazo de salida y solo da por seguro que la vacuna provocará reacciones adversas como las observadas en los ensayos clínicos que son fiebre o dolor en el lugar del pinchazo aunque para algunos como dice esta noticia la experiencia puede ser algo peor.
La realidad es que sólo con defensas podremos vencer al virus y conseguir la inmunidad y esto es lo único que salvará al mundo de la pandemia pero las vacunas-esa arma perfecta para obtenerla- se están diseñando en un tiempo récord y nuestro planeta se ha convertido en un gran ensayo clínico. Naturalmente España ha sido la primera en apuntarse al mismo.
Empecemos por una pregunta: ¿cuanto tiempo se tarda en desarrollar una vacuna?
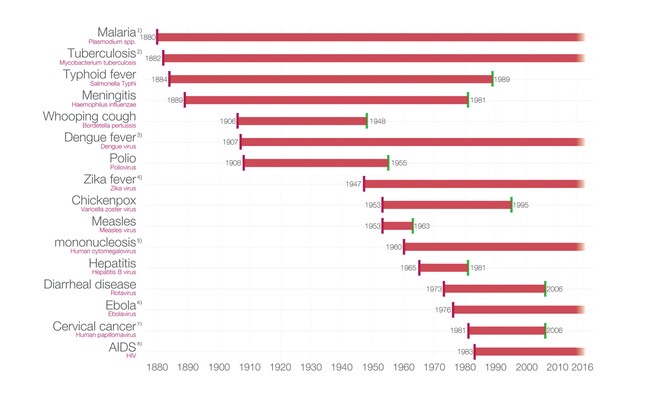
El gráfico anterior realizado por Max Roser y Samantha Vanderslott (Our World in Data) muestra una cronología de la innovación en el desarrollo de las vacunas. Cada barra comienza en el año en que el patógeno se vinculó por primera vez a la enfermedad y termina en el año en que se autorizó la vacunación en los EEUU: el país donde la mayoría de las inmunizaciones se autorizaron por primera vez.
El mismo nos dice que desde la invención de la primera vacuna contra la viruela, la media de tiempo para elaborar cualquiera de ellas ha sido de 40 años. Ha habido periodos más cortos como la vacuna del sarampión que tras descubrirse el agente de la enfermedad en 1953 su vacuna se autorizó en EEUU en 1963 (o sea que en 10 años estuvo lista) pero otras como la fiebre tifoidea tardaron más de 100 años en llegar y algunas nunca se han conseguido. Recordemos que cuando en 1984 se identificó el virus de la inmunodeficiencia humana (VIH) como el responsable de la pandemia de sida, la secretaría de salud y servicios humanos de Estados Unidos declaró que la vacuna estaría disponible en un plazo de 2 años y hoy, 36 años después, todavía no hay vacuna.
O sea que una vacuna tarda mucho en desarrollarse y la comparativa del proceso de crear vacunas nos dice que las del COVID -19 ha sido una excepción ya que se ha tardado menos de 10 meses en desarrollarlas. Toda una proeza pero que deja muchas preguntas en el aire.
Y es que cuando un fármaco ya está autorizado y comercializado se pasa a una Fase 4 adicional cuyo objetivo es seguir recabando información que pueda reforzar su seguridad y eficacia, con una muestra mucho mayor de personas. Aquí pueden aparecer efectos adversos que no se han visto en fases anteriores, y esto es lo que me temo que puede pasar con las primeras personas a las que se administre la nueva vacuna.
Lo siento pero tengo dudas porque una vacuna desarrollada en un tiempo récord no me garantiza que no pueda provocar efectos secundarios como el de la potenciación de la Infección Dependiente de Anticuerpos, más conocida como ADE que es una reacción no deseada en la que la generación de anticuerpos frente a un agente infeccioso da lugar a síntomas mucho peores. La vacuna que se nos ofrecen parecen tener bastante bien controlado este problema pero solo lo sabremos cuando sea testada en muchos millones de personas. Es lo que también opina el cirujano valenciano Pedro Cavadas
La pregunta es esta: ¿debemos vacunarnos? Y mi respuesta es un rotundo sí porque solo con una vacunación masiva se podrá inmunizar a una buena parte de la población lo que dificultará la circulación del patógeno pero las prisas nunca han sido una buena consejera y lo único que espero es que en España no se comenta el error de declararla obligatoria. Por mi parte espero que me toque vacunarme lo más tarde posible y tener la oportunidad de elegir la que yo quiera ponerme. Así es que voy a terminar dando mi opinión sobre el resto de las vacunas que aún están por venir
Las vacuna AZD122 de Astra Zeneca y la Ad26.COV2-S de Jenssen me gustan mucho más que las del ARN mensajero porque pertenece al tipo de vacunas de vectores virales no replicantes que están elaboradas a partir de un adenovirus de un tipo que no provoca enfermedad y que no es capaz de reproducirse y que llevan en su interior el código genético del SARS-CoV-2.
Se sabe que producen una fuerte respuesta inmune en los adultos mayores de entre 60 y 70 años, según los datos de los primeros ensayos publicados por la revista médica The Lancet, pero la seguridad al 100% de que no producen efectos secundarios tampoco está garantizada por el hecho de que a la propia compañía AstraZeneca se le haya otorgado proteccion de los países con los que ha llegado a acuerdos de suministro contra futuras demandas judiciales por posible responsabilidad de su producto
De poder elegir, me gustaría ponerme cualquier vacuna que imitase a la infección natural (igual que las actuales del sarampión, paperas, rubeola y varicela) con virus reales atenuados debilitados mediante pases sucesivos en cultivos celulares. Son las que están desarrollando ahora mismo la empresa estadounidense Codagenix y el Instituto del Suero de India pero parece ser que no estarán entre las que vendrán a la UE por lo que al final y si puedo elegir (aunque sea pagando) yo me quedaría con la futura vacuna de Sanofi/GSK del Instituto Pasteur (Francia) basada en la subunidad recombinante de proteína con adyuvante.
Una tecnología que ya ha sido empleada por esta compañía en su vacuna frente la gripe tetravalente y que introduce un virus modificado genéticamente para que se multiplique en la célula y genere la proteínas de la espícula. Además se está explorando el uso de un adyuvante para estimular aún más la respuesta inmune ya que podría reducir la cantidad de antígeno necesario en una dosis de vacuna. Tendré que seguir durante todo el año 2021 con mascarilla y precauciones porque esta vacuna aún está en su Fase 2 que termina en Octubre de 2021 y va a ser difícil que la tengamos disponible el próximo año.
En cuanto al precio de las vacunas que vendrán a la UE el mismo inicialmente no va a ser un factor determinante porque la Comisión Europea ya ha firmado los contratos. Pero si se pudieran elegir en compra privada la de AstraZeneca se distancia por mucho de sus competidores porque su vacuna (dos dosis por 5,9 euros en total) es la más barata.
Y termino. No pretendo convencer a nadie de que no se vacune porque cada persona y sus circunstancias son distintas y se trata de una decisión muy personal. Elegir entre el miedo al contagio o el miedo a la vacuna es difícil y no todos querrán esperar a tener más opciones. Vienen tiempos difíciles por lo que mi mejor deseo para todos en esta extraña Navidad es el de que tengáis mucha suerte. Todos la vamos a necesitar.
Hey! I’m at work browsing your blog from my new iphone 3gs! Just wanted to say I love reading through your blog and look forward to all your posts! Keep up the great work!
Me gustaMe gusta
Hi,
I want to contribute high-quality content to your website in form of a guest post through a simple 3 step process.
1. I will send three amazing topic ideas that are up to the trend and your readers’ interest
2. You need to choose one topic out of those.
3. I will then send a high-quality, plagiarism-free article on that topic.
You will just have to publish it with one do-follow backlink to my website. It will be a win-win.
Please let me know if we shall start with step 1?
Regards,
Rose Emilie
Me gustaMe gusta
Manolo, ni a pedir de boca tu artículo sobre las vacunas. Llevaba yo varios días pensando en pedirte que escribieras un artículo expresando tu opinión sobre las vacunas y mira por dónde ahí está. Está genial y muy clarificador, pero seguimos con la duda, yo creo que soy de la misma opinión que tú sobre todo porque no me fío nada de un gobierno que nos miente continuamente y no es de fiar. Lo que diga Sanidad no tiene base fiable y como siempre será mentira.
Me gustaMe gusta
Muy cierto Gabriel. El gobierno español-como siempre-juega las cartas de la propaganda.
Me gustaMe gusta
Me gustaMe gusta